はじめに「まとめ」
- アドレナリィンっっ!大量輸液ぃぃ!酸素ぉぉ(気道確保)!以上ぉ!ᕦ(ò_óˇ)ᕤ
- ・・・
- ・・・
- あとは難治性低血圧持続時にグルカゴンとかバソプレシンとか
- 必要に応じて抗ヒスタミン薬、気管支拡張薬、副腎皮質ステロイドなど
※下記の各薬物に関する細かな事項は次回の投稿で記載します!
アナフィラキシーと診断した場合の対処(主に術中)
応援を呼ぶ(誰か!)
アナフィラキシーと診断したくらいですから、おそらく高度の低血圧あるいは頭頸部あるいは広範囲の紅斑を認めたのでしょう(挿管されていれば気道内圧も上がっているかも)。
術中であろうが病棟であろうが外来であろうが、一人で対処してはいけません😠。マンパワーは文字通りパワー💪なので、大声で人を呼ぶか手順が決まっている場合はすぐにハリーコールをかけましょう!。
アナフィラキシーでは初期治療の遅れが死に直結する可能性が高いので、素早い診断と対処が必要です。応援が来るまでに酸素投与や気道確保、アドレナリンの準備を行います。
原因薬物の中止・排除(怪しいのは止めろ!)
周術期での原因物質は以前の投稿でも述べたように、筋弛緩薬、ラテックス、抗菌薬です。原因物質が何かはその時点ではわからないので、抗菌薬など疑わしいものは全て中止します。また、手術が始まっている場合、手術を中断して手袋はラテックスフリーのものに交換します。
非脱分極性筋弛緩薬(特にロクロニウム)によるアナフィラキシーの場合は、スガマデクス投与により症状が軽減する可能性があるとの報告もあり、16mg/kgのボーラス投与を行うことも考慮しても良いかもしれません(McDonnell NJ, Pavy TJ, Green LK, et al. Sugammadex in the management of rocronium-induced anaphylaxis. Br J Anaesth 2011;106:199-201)。が、あくまで初期治療の原則はアドレナリンであることをお忘れなく。
原則①アドレナリン筋注・筋注!・筋注!!
アドレナリン筋注
とりあえずは一も二にもアドレナリンの筋注です!皮下注ではないですよ!!
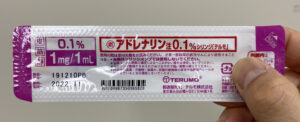
筋注量は0.3〜0.5mg。1Aは1mg/ccなので0.3cc〜0.5ccです。多くの施設ではプレフィルドのシリンジを置いてあるかと思います(小児の場合は0.01mg/kd。30kgだと0.3cc)。
打つ位置は肩ではなく大腿外側部の深部です(大腿外側広筋や臀部)。これは大きな筋肉の方が吸収が早いためです。必要があれば5分ごとに繰り返し投与を行います。筋注の場合は最高血中濃度に達するまでの時間は8分前後ですが、皮下注になると30分以上かかってしまいます。肥満患者では要注意です(少し長めの針が必要)。
アドレナリン投与で90%以上の症例で改善が見られます。
アドレナリン筋注による副作用は思ったよりも少ない😊ようです(心血管イベントは1%程度)。躊躇することで生じる不利益の方が大きいと思われるため、疑った場合は空振りしても良いので筋注すること!(アナフィラキシー時のアドレナリン投与の禁忌は基本的にないと心得る)。
アドレナリン静注!
血圧低下が高度の場合や、すでに静脈ラインが確保できている場合には静注も考慮します(推奨しないとの意見もあるようですが、多くの教科書で投与方法が記載され、実際に投与されています)。
投与量は10〜50μg(小児では1μg/kg)。原液だと0.01cc〜0.05ccと投与しにくいので適宜希釈します(10〜100倍希釈)。血圧が安定するまで1〜2分ごとに10μgずつ繰り返す。必要に応じて0.05〜0.1μg/kg/分で持続投与を行います。
この辺り、教科書によって投与量の記載はまちまちです(そもそも静注の場合の標準的投与量というものがない)1)
各施設での取り決めなどがある場合はそれに従ってください。
静注の場合の心血管イベントの発生率は筋注と比べて高いので、高用量の急速静注は避けた方が無難でしょう(希釈して緩徐に静注や点滴静注)。
なぜアドレナリンを投与するの?
アナフィラキシーにはとにかくアドレナリン!と言われますが、なぜアドレナリンを投与するのでしょうか?意外と答えられない人がいるので要点をチェックしておきましょう。
各種ケミカルメディエータの放出を抑制する
アナフィラキシー時には肥満細胞などからさまざまな炎症性ケミカルメディエータの放出されますが、アドレナリンにはそれらの放出抑制作用があります(脱顆粒抑制作用とも呼びます)。これらのケミカルメディエータは血管透過性の亢進や、末梢血管の拡張、気管支平滑筋の収縮などまずい状態を誘発するんでしたよね?
強力な末梢血管収縮作用と心収縮力増強作用
アナフィラキシー時の血圧低下(ショック)の原因は末梢血管の拡張と循環血液量減少(血管透過性の亢進による血管外への漏出)が主なものでしたよね(これに心筋障害が加わることもある)。
アドレナリンには強力な末梢血管収縮作用(上気道浮腫も軽減する)(α1作用)と心収縮力増強作用(β1作用)があることで、ショックに抵抗します。また、末梢血管が収縮することにより浮腫の軽減作用も持ちます。
気管支拡張作用
アドレナリンにはβ2作用による気管支拡張作用があるため、アナフィラキシーによる気管支攣縮の改善が見込めます。
アドレナリンが効かないことがあるって聞いたけど?
アナフィラキシーの場合に非常に効果的なアドレナリンですが、その効果が不十分な場合があります。それは以下の場合です。
- β遮断薬を長期間にわたって服用している患者
- アドレナリンの効果が追いつかないほど重篤なアナフィラキシー
β遮断薬の長期服用患者ではアドレナリンの効果が不十分なことがある(心収縮力増強作用も脱顆粒抑制作用もβ受容体を介する)ため、より高用量を用いるかグルカゴンの投与が行われることがあります。
グルカゴン・・って?
あまり聞き馴染みのない薬かもしれませんが、細胞内のcAMPという物質を上昇させる作用を持つ薬で・・(ー ー;)、血糖上昇作用や血圧の上昇作用があります。
アドレナリンはβ受容体刺激作用により心収縮力を増強させますが、グルカゴンはそれとは関係なしに細胞内のcAMPを増加させて心収縮力を増強させるため、β遮断薬を服用していても関係なしだぜっということです。
ただ・・末梢血管を開く作用もあるので第一選択はやはりアドレナリンなのでお忘れなく・・。また、副作用に嘔吐があるので、特に挿管される前の投与では嘔吐による誤嚥に注意する必要があります。
原則②大量輸液・輸液!・輸液!!ガンガン入れろ!
前回の投稿でも述べた通り、血管透過性の亢進により血管内からは急速に内容液が失われ(最低でも35%以上)🚰、さらに末梢血管拡張が低血圧(循環血液量減少性ショック)に拍車をかけます。
そのため、初期に大量急速輸液が必要になります。まずは1〜2Lの晶質液あるいは500mLの膠質液を5分程度で急速投与します(ポンピング)。その反応性によりその後の輸液量を調節します(多い時には4〜8Lが必要になることも・・)。
原則③酸素投与(気道確保)!
気道確保・呼吸管理
前回の投稿でも述べた通り、上気道の浮腫が生じ、対処が遅れると窒息で取り返しがつかない事態に陥ります😫。かつ浮腫が生じ始めることでdifficult aiwary😨になることも予想されます。常温では短時間の脳虚血でも不可逆的な障害が残る可能性が高いため素早い気道確保が必要です(もちろん軽度の場合はそこまで必要のないこともありますが、迷うくらいなら挿管してしまった方が安全です😠)。
その点、麻酔時に発症したアナフィラキシーでは少なくとも気道は確保されていることがほとんどなので循環管理に注力できます。
気管支攣縮、気道の浮腫により従量式換気では回路内圧が上昇しすぎることもあるため、一回換気量に留意しながら従圧式換気を行うなど、患者の状態に合わせて呼吸管理を行います。また、必要に応じてβ2刺激薬の吸入、アドレナリン投与継続(循環補助・浮腫軽減)を行います。
循環が保たれており、自発呼吸もしっかりあるならCPAPでの管理も可能です。挿管したら適切に鎮静を行いましょう(ミダゾラムやデクスメデトミジンなど)。
抜管時の注意点
不用意に抜いてはいけません😡。喉頭ファイバーを用いて経時的な観察を行ったり、カフリークテストを行うなど上気道浮腫の状態をきちんと評価してから抜管に望みます。
抜管に際してはもちろん再挿管の準備を行います。チューブエクスチェンジャー(※)などを用いても良いかもですね。
抜管後は状態に応じてNasal High Flow療法やNIPPV(非侵襲的陽圧換気)を考慮します。
※チューブエクスチェンジャーとは気管チューブの入れ替えのために用いる、プラスチック(?)の長い棒のことです(中心静脈穿刺の際に用いるガイドワイヤーのような使い方)。あらかじめ気管チューブにを挿入しておき気管チューブを抜去。その後その棒を通して(ガイドにして)新しい気管チューブを挿入します。
二次的な治療薬
抗ヒスタミン薬
皮膚症状(蕁麻疹や瘙痒感)には有効だとされています。ただし、上気道閉塞や血圧低下などには役に立ちません。
H1受容体拮抗薬であるジフェンヒドラミン(ドリエル®)、クロルフェニラミン(ポララミン®)、ヒドロキシジン(アタラックスP®)やH2受容体拮抗薬であるラニチジン、ファモチジン(ガスター®)などが用いられます。
気管支拡張薬
サルブタモールなどが気管支攣縮のためにネブライザーを用いて投与されることがありますが、劇的な効果は全くありません。
静注ではアミノフィリン(ネオフィリン®)が用いられます。
どちらにしろ気管支攣縮が主症状の場合に副次的に使用される薬物で絶対に投与しなければならない薬ではありません。
副腎皮質ステロイド
とりあえずよく用いられる薬ではありますが・・😅
実はアナフィラキシーに有効であるとするエビデンスはないんですよね・・∑(゚Д゚)
一応二相性アナフィラキシーの予防効果がある可能性がある程度です。
初期治療の後は・・・・
アナフィラキシーには二相性の反応を起こすことがあり(近日投稿予定)、発症後少なくとも24時間は十分な監視が必要です。
麻酔時のアナフィラキシーの場合、可能であれば基本的に手術は中止し、後日に延期します(命に関わる救命手術ではその場の臨機応変な判断が必要)。
参考文献・図書