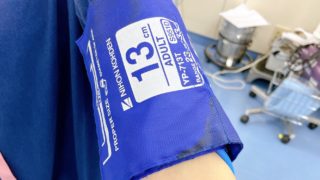
「カプノ出てないよー」とか一度くらいは聞いたことありますかね?笑
カプノグラムはこんなやつです↓
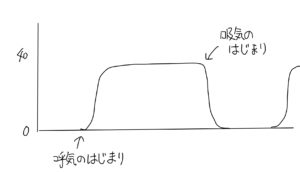
手術室では昔からおなじみの全身麻酔標準モニタリングの1つで、回路内に含まれる二酸化炭素分圧を測定して表示します(上の写真の白い台形の線)。近年ではERやICUでも使用されています。
麻酔科専門医試験にもよく出題されますが、内容としては以下がメインです。
- カプノグラムに関する基礎知識(PETCO2も含)
- カプノグラムの波形異常の診断
- カプノグラムが出ない場合の対応
それでは一つずつ見ていきましょう!🤗
このページを読むと解けるようになる(!?)問題
基礎知識など
- 2017-A44
- 2016-A29
- 2014-A24
波形診断
- 2019-B43
- 2017-A35
- 2015-B3
- 2018-A40
カプノグラムについて
カプノグラムって何?
カプノグラム自体は、モニタに映し出された回路に含まれる二酸化炭素分圧を表示したもの(上記図)です。吸気には二酸化炭素は含まれないので0を示し(0でなければ異常)、呼気には体内から排出された二酸化炭素が含まれるため、これを感知して表示しています。
これが表示されているということは、回路内に肺からの二酸化炭素が返ってきている、つまり気道が適切に確保されており、途中に漏れもない、ということになります。カプノグラムが表示されるということが気管挿管が適切に行われたかどうかを確認する、簡便で最も確実性の高い方法とされています。
余談として、手術室でのビデオ喉頭鏡やカプノがある状況での挿管に慣れていると、たまにERやICUに呼ばれて普通の喉頭鏡で挿管した後に本当に挿管がきちんとできているかどうか不安になる時があります😅(食道挿管してしまうと半年くらいは信頼を失います笑)
どうやって測定してるの?
カプノメトリの測定方法には2つの方法があり、それぞれメインストリーム方式とサイドストリーム方式と呼ばれます。名前はなんかかっこいい感じですが、別に大したことはありません。
メインストリーム方式は呼吸回路にCO2センサのついた装置を直接組み込んで使用します。サイドストリーム方式と違ってタイムラグもほとんどないのですが、回路自体が重くなってしまったり、「なんか邪魔・・」で現在はサイドストリーム方式が主に使用されています(某大学病院で麻酔していた頃にしか見たことがありません)。
サイドストリーム方式は、呼吸回路にサンプリング用の細いチューブを接続して回路内に流れる気体を採取して測定しています。そう、通常は人工鼻に接続しているあのチューブです。あのチューブから持続的に気体を吸引ししています。細かな事を言うと、回路内の期待が一定量吸引されているため、通常の成人では問題になりませんが、新生児などでは吸引される量が分時換気量の比較的大きな部分を占めてしまうため、細いチューブを用います。

このサンプリングチューブはとても便利で、別に気管挿管していなくても、通常の酸素マスクの中などに置いておくだけで、呼気の二酸化炭素をサンプリングできるので、自発呼吸の有無を簡単に確認できます(一緒に周りの空気も吸引しますので、数値は参考になりません)。
PETCO2って?
呼気終末(End-Tidal)の二酸化炭素分圧の事です。下の写真のCO2-E 37と表示されている部分(単位はmmHg)です。Iは吸気を表しています(ちゃんと0になってますよね)。動脈血中の二酸化炭素分圧(PaCO2)は血液ガス測定をしないと分かりませんが、PETCO2はPaCO2の代用として使用することができます。
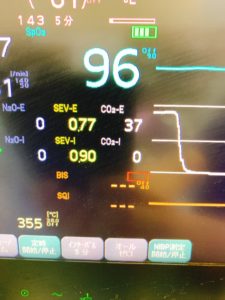
肺胞の中の二酸化炭素分圧はPaCO2と同じ(素早く平衡に達するため)ですが、カプノメータで測定されるPETCO2は通常PaCO2よりも2〜5mmHg程度低く測定されます。これは主に解剖学的死腔を満たしている気体により希釈されているためです。
肺気腫をはじめとする閉塞性肺疾患(COPD)がある場合には、その乖離が大きくなりますが、この患者さんの場合はそれがないので、おそらくPaCO2は40程度だと推測されます。
呼気終末二酸化炭素分圧の上昇と低下の原因
呼気終末二酸化炭素分圧は病態などにより上昇することもあれば低下することもあります。通常はPaCO2が上昇すれば上昇し、低下すれば低下しますが、そうでない場合もありますのでしっかりとおさえておきましょう。
- 過換気
- 肺塞栓症😱
- 心拍出量低下
- 回路リークがある場合
- 二酸化炭素気腹中(通常の腹腔鏡手術)
- 高体温
- 心拍出量増加
とりあえず赤文字を覚えましょう!
過換気ではPaCO2が低下するためPETCO2も低下します。これはいいでしょう。
肺塞栓症は、肺動脈に血栓が詰まる疾患ですから、詰まった結果肺血流量が減少するため出てくる二酸化炭素が減少します。よく勘違いされるのですが、排出される二酸化炭素が減少するのであって、体内の二酸化炭素が減少するわけではありません!
呼吸回路に問題がないにもかかわらず、いきなりPETCO2が低下した場合は肺塞栓のルールアウトが必要です(その場合にはおそらくショック状態に陥ってると思いますが)。
一度でも腹腔鏡手術についたことがあれば、気腹後にPETCO2が上昇してくるのを見たことがあると思います。気腹ガスは二酸化炭素が使用されるので、腹腔内の血管から吸収され、血中の二酸化炭素分圧が高まる結果、PETCO2も上昇します。と言っても上昇し続けるわけではありません。通常10〜15分程度で一定になります。もし上昇し続ける場合には皮下気腫などを疑う必要があります。詳しくは腹腔鏡手術のページでとりあげます。
カプノグラムが表示されない場合は・・?
「あれ?カプノ消えた。さっきまで出てたのに」
って麻酔科医や研修医がつぶやいているのを聞いたことがないですか?笑
実際カプノグラムが表示されなくなってしまうことはしばしば起こります。出なくなることが問題というよりは、出なくなったことに素早く気づかないことが問題ですので、きちんとモニタリングしましょう(と言っても、麻酔器のアラームが鳴ると思いますが)。
ではどういう時に「消えてしまう」のでしょうか。主なものは以下の通りです。
- ひどい肺塞栓(この場合は患者も麻酔科医もショック状態になります)
- 呼吸回路からのリーク(回路の外れ、不十分なカフ)
- (初めから出てなければ)食道挿管!
- 自動較正中・・😅
肺塞栓は重要ですが、そうそう遭遇するものでもありません。頻度が高いのは②と③(特に研修医が挿管した後)。
回路はちょっとした力が加わったり、初めから接続が甘い場合に簡単に外れます。この場合は当然呼気が返ってこないので消失してしまいます。
麻酔器の低圧アラームやモニタの無呼吸アラームが鳴るのですぐに気付くはずですが、他のことに気を取られていると意外と気付かないこともあるので「いつでも起こりうる」という事を念頭に置いておきましょう。
食道挿管はMcGRATHなどビデオ喉頭鏡の普及により以前よりは頻度は減っていると思いますが、それでも起こる時には起こります。大事なのは食道挿管をしてしまったことにいち早く気づいて再挿管をすることです。
④は補足ですが・・。一定の間隔でモニタが自動較正を行います。突然カプノが消えるので看護師さんや研修医が驚くことがあるのですが、モニタをよく見ると「大気較正中」などの表示が出ているので一度確認しておきましょう!(タイミングよく写真が取れたら掲載します🤗)
カプノグラムの代表的な異常波形
最後に代表的なカプノグラムの異常波形について紹介します。差し当たり以下の3つを確実におさえておきましょう。
- 閉塞性パターン
- 自発呼吸(吸気努力)の出現
- 呼気の二酸化炭素の再呼吸
他にも色々ありますが、またadvancedでとりあげたいと思います。
閉塞性パターン
試験的にも普段の麻酔をしていても、もっっっっとも遭遇するのは「閉塞性パターン」と呼ばれるやーつで以下のようなものです。
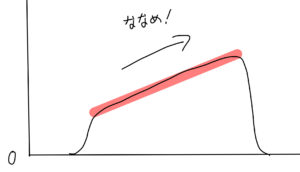
名前の通り、肺気腫や慢性気管支炎などの閉塞性肺疾患で見られます(斜めの程度は様々)。また、麻酔中に生じた気管支痙攣でも同様の波形が見られます。
自発呼吸出ちゃってるよ
自発呼吸が出るとカプノの呼気相の部分に凹み(患者さんの吸気努力による)が生じます。放っておくとバッキングします😓ので、手術中であれば筋弛緩薬の投与を行うか、手動換気にして麻酔を深くすると消失します。
実際の画像はこんなのです。

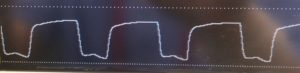
基線が0に戻ってない!再呼吸やん
吸気には二酸化炭素は含まれていないはずです。中央配管から流れてくる酸素と空気には含まれていないのはもちろん、患者の呼気の一部を再利用して換気する麻酔器の半閉鎖式回路では、二酸化炭素吸収剤(ソーダライムなど)により呼気の二酸化炭素は取り除かれているからです。
それなのにカプノグラムの基線が0にならないという事は、吸気に二酸化炭素が含まれている事を意味します。どこが悪いのかというともうお分かりですよね?二酸化炭素吸収剤の劣化(あるいは入っていない・・・😱)です。
二酸化炭素吸収剤は使用していると、白色から青紫色に変色してきます。一部が変色する程度では問題ありませんが、吸気のCO2(FICO2)が0〜1を超えてくるようであれば吸収能の低下を意味しますので交換が必要です。
実際の写真を示します。こんなことにならないように注意しましょう。
おすすめの教科書(再掲)
易しめのやーつ
またまた讃岐先生の書籍なのですが・・笑
基本的なものとしては以下の3冊がおすすめです!看護師さんや研修医にもよくわかるように書かれており、図や写真も豊富です。手術室に一冊は置いておきましょう!(え?もう置いてる?)



本格的なやーつ
一つ目は集中治療領域の有名雑誌「INTENSIVIST」の「モニター」です。予備知識が全くない状態で読むのはしんどい(笑)と思いますが、色々な文献を元に丁寧に書かれています。ただ、少々古いため(2011年)amazonでは新品の取り扱いがありません・・。

二つ目は、新戦略に基づく麻酔・周術期医学シリーズの「麻酔科医のための周術期のモニタリング」です。神経・呼吸・循環・筋弛緩・体温のモニタリングについてきれいにまとめられています。カラーで見やすく、内容もわかりやすく書かれているため、かなりおススメではあるのですが・・・高い!💸(1万円超・・・・!)